Bewegen met een hernia?

Het advies bij een rughernia was altijd: zes weken plat. Tegenwoordig raden dokters je juist aan te blijven bewegen. Waar is dat goed voor? En kun je je nu beter wel of niet snel laten opereren?
1. Vroeger moest je met een rughernia plat liggen, nu moet je juist bewegen. Hoe zit dat?
Dokters hebben lang gedacht dat rust het genezingsproces versnelde. Je belast de wervels dan immers niet. Inmiddels weten ze dat het tegenovergestelde waar is; beweging houdt je soepel en zorgt dat het lichaam de hernia sneller zelf opruimt. Voor zover je als herniapatiënt kunt bewegen natuurlijk, want soms maakt de pijn dat simpelweg onmogelijk. Mensen met een hernia zijn vaak bang dat ze de schade verergeren door te bewegen, maar die zorg is onterecht. Een ander misverstand is dat je per se rechtop moet lopen met een hernia. Je kunt het beste de houding aannemen die het minst pijnlijk is.
2. Wat is een rughernia?
Een uitstulping van een tussenwervelschijf die op een zenuw drukt. De wervelkolom bestaat van boven naar beneden uit zeven nekwervels, twaalf borstwervels en vijf lendenwervels. Ze zijn verbonden met tussenwervelschijven: stevige scharnieren met een zachte kern. Met het ouder worden drogen de tussenwervelschijven steeds verder uit, waardoor er barstjes in komen en het omhulsel mogelijk scheurt. Dat kan ook gebeuren bij een ongeval of door overbelasting. De zachte kern van de tussenwervelschijf puilt dan uit en kan op een van de twee zenuwen drukken die zich hier bevinden, met vaak ernstige pijnklachten tot gevolg.
3. Waar zit de pijn precies?
Niet alle patiënten met een rughernia hebben pijnklachten; het hangt er maar net van af waar de uitstulping zit. Als die op een zenuw drukt, is de pijn meestal heftig. Veel herniapatiënten hebben pijn in de onderrug, die uitstraalt naar één been (aan de kant waar de zenuw bekneld zit).
4. Krijgen vooral oudere mensen een hernia?
De gemiddelde leeftijd voor een hernia is 40 jaar. Met het ouder worden verdrogen de tussenwervelschijven namelijk en zakken in elkaar. Dat betekent dat er niets meer kan uitpuilen. Vandaar dat een hernia zonder andere problemen boven de 70 jaar zo goed als nooit voorkomt. Wel krijgen 50-plussers vaak last van stenose, al dan niet in combinatie met een (kleine) hernia. Stenose is een vernauwing van het wervelkanaal. Gedurende het leven slijt de hele wervelkolom (artrose). Als reactie daarop gaat het wervelbot woekeren en wordt het dikker. Ruggenmerg en zenuwen kunnen dan in de verdrukking komen. Stenose geeft klachten die vergelijkbaar zijn met die van een rughernia.
5. Wat is eraan te doen?
Er twee opties: afwachten of opereren. In 80 procent van de gevallen ruimt het lichaam de uitstulping van de tussenwervelschijf zelf op. Dat betekent dat de druk – en de pijn – na verloop van tijd vanzelf minder wordt. In de tussentijd helpen pijnstillers en bepaalde fysiotherapie-oefeningen.
Bij acht op de honderd patiënten helpt wachten niet. Zonder operatie komen zij waarschijnlijk niet van de pijn af. Vandaar dat in de nieuwste richtlijn staat dat herniapatiënten na achttien weken een operatie moet worden aangeboden. Soms is de pijn zelfs met pijnstillers vóór die achttien weken echter zo ondraaglijk dat patiënten niet langer kunnen of willen wachten. In dat geval wordt al na zes tot acht weken geopereerd. Overigens hangt het van de soort pijn af of een operatie zinvol is. Beenpijn is met een ingreep bijna altijd goed te verhelpen. Rugpijn veroorzaakt door een hernia slechts in beperkte mate.
De klachten als gevolg van stenose gaan minder vaak vanzelf over. Daar moet vaker een operatie aan te pas komen.
6. Lijden veel mensen aan een hernia?
Naar schatting hebben jaarlijks 75.000 Nederlanders er last van.
7. Is een hernia erfelijk?
Nee.
8. Kun je het voorkomen?
In de meeste gevallen is een hernia (of stenose) het gevolg van natuurlijke slijtage van de tussenwervelschijven. Daar kun je dus niets aan doen. Zwaar lichamelijk werk vergroot het risico op een hernia wel.
9. Hoe wordt zo'n hernia vastgesteld?
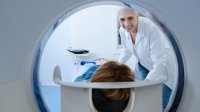
Meestal wordt eerst een röntgenfoto van de lendenwervelkolom gemaakt. Op die foto kan de diagnose hernia niet worden gesteld, maar het is wel mogelijk om hiermee afwijkingen van het bot op het spoor te komen. Bovendien kan worden beoordeeld of er bijvoorbeeld sprake is van stand- of vormafwijkingen van de wervelkolom. Om aan te tonen dat de pijn in het been (en de eventuele uitvalsverschijnselen) inderdaad veroorzaakt wordt door het uitstulpen van een tussenwervelschijf, moet verder onderzoek worden verricht.
Het belangrijkste beeldvormende onderzoek is de MRI-scan van de wervelkolom. Met een MRI-scan wordt de hernia zichtbaar, evenals de beknelling van de zenuwwortel.
10. Waarom bieden pijnstillers bij een hernia niet altijd verlichting?
Omdat artsen nog steeds niet goed weten hoe zenuwpijn werkt, en dus ook niet hoe je die moet blokkeren. In de meeste gevallen helpt een sterke pijnstiller als morfine in ieder geval een beetje, maar er zijn ook mensen bij wie niets werkt.
11. Wanneer wordt er gekozen voor een operatie?
Niet iedere hernia hoeft te worden geopereerd. De meeste klachten van een hernia gaan na verloop van tijd vanzelf over. Het besluit tot opereren hangt in grote mate af van de ernst van de pijn en de eventueel bestaande uitval. In het algemeen wordt niet eerder dan 8 weken na het ontstaan van de klachten geopereerd, tenzij er spoed is vereist. Als de pijnklachten meevallen wordt vaak langer dan 8 weken gewacht. Wanneer de klachten blijven bestaan zal wel worden besloten om binnen 6 maanden te opereren, omdat is gebleken dat na lang wachten het herstel langzamer verloopt.
Er zijn twee soorten operatie-indicaties:
Absolute operatie-indicatie
In dit geval is er sprake van ernstige of snel opgetreden uitvalsverschijnselen van de zenuw of een groep zenuwen. Bijvoorbeeld bij ernstige verlammingsverschijnselen van spiergroepen van de benen of bij verlies van controle over de urineblaas.
Relatieve operatie-indicatie
In dit geval is er sprake van zo veel pijn, dat je hierdoor niet meer goed kunt functioneren. De patiënt is dan zelf degene die moet aangeven dat het zo niet langer kan; het klachtenpatroon geeft de doorslag bij het besluit wel of niet te opereren.
12. Hoe gaat zo'n operatie?
Een herniaoperatie kan onder algehele narcose of onder plaatselijke verdoving door middel van een ruggenprik worden uitgevoerd. Er bestaan verschillende operatietechnieken:
- De klassieke 'open' operatie: waarbij het hele operatiegebied wordt blootgelegd.
- De Micro Tube Discectomiemethode (MTD): Waarbij een snede gemaakt wordt van ongeveer 2 cm en met behulp van een buisje.
Bij de microtube techniek (MTD) wordt de operatie met behulp van een microscoop (of loepbril met hoofdlamp) uitgevoerd. Via een snede van ongeveer 2 cm in de rug wordt een dunne naald ingebracht. Over deze naald worden steeds dikkere buisjes geschoven, zodat de juiste opening ontstaat waar de operatie instrumenten doorheen kunnen worden ingebracht. De operatie wordt uitgevoerd terwijl de neurochirurg door een operatiemicroscoop kijkt, waarmee ook diepte gezien kan worden. Het beeld kan worden uitvergroot, waardoor de neurochirurg zeer nauwkeurig te werk kan gaan. De voordelen van de MTD techniek zijn dan ook duidelijk: minder weefselschade, een kortere ziekenhuisopname (vaak één dag en een nacht) en een sneller herstel. MTD is echter niet voor iedereen geschikt.
De klassieke techniek
Bij de klassieke techniek maakt de chirurg een sneetje van twee à drie centimeter in de rug, precies boven de hernia. Nadat ruimte is gemaakt door de rugspieren opzij te schuiven, worden de uitstulping en het versleten binnenste deel van de tussenwervelschijf verwijderd. Dit om de kans op een nieuwe hernia zo klein mogelijk te maken. De ziekenhuisopname duurt gemiddeld drie dagen.
13. Is er kans op complicaties?
Zo'n 1 procent. Er kan een nabloeding of ontsteking ontstaan. Blaasontsteking en trombose (aderverstopping) komen voor. Bij beschadiging van het ruggenmergvlies kan tijdelijk hoofdpijn voorkomen bij rechtop zitten. En als de zenuwen naar blaas en darmen beschadigd raken, bestaat het risico op incontinentie.
14. Hoe weet je bij wie je het beste voor een operatie terecht kunt?
In het algemeen geldt: hoe vaker een chirurg een operatie uitvoert, hoe beter hij erin wordt. Er is geen officiële richtlijn, maar 50 operaties aan de wervelkolom per jaar is wel het minimum. Schroom niet een arts naar zijn ervaring te vragen.
15. Klopt het dat artsen in België en Duitsland sneller opereren?
In België wordt zelfs vier keer zo vaak aan een hernia geopereerd als hier, vermoedelijk omdat chirurgen eerder op het operatieverzoek van een patiënt ingaan. Vandaar dat veel Nederlandse herniapatiënten naar België gaan. Maar als de eigen dokter een ingreep afraadt, is daar meestal een goede reden voor. Bijvoorbeeld omdat de hernia vooral rugpijn geeft. Die is met een operatie zelden te verhelpen. Het kan de klachten zelfs verergeren.
In Duitsland en België word je misschien lekker snel geholpen, maar ook in Nederland zijn nauwelijks wachtlijsten meer en kun je bijna altijd binnen twee à drie weken terecht.
16. Komen herniapatiënten helemaal van hun pijn af?
Het resultaat van een herniaoperatie hangt een beetje af van hoe je ernaar kijkt. Vanuit doktersoogpunt is het vaak een succes, want de beenpijn is weg. Tegelijkertijd kan de patiënt minder tevreden zijn, omdat de rugpijn nog aanwezig is. Na twee jaar heeft 20 procent nog altijd klachten, zowel in de groep die zich heeft laten opereren als in de groep die dat niet heeft gedaan. Soms lukt het niet de oorzaak van de pijn weg te nemen. Of de hersenzone die pijn verwerkt is zo gestimuleerd dat die niet meer overgaat, zelfs niet als de aanleiding verdwijnt. Dokters hebben sinds kort aandacht voor deze groep, bijvoorbeeld met psychische begeleiding. Misschien moeten deze patiënten ook een drastischer operatie ondergaan, waarbij een tussenwervelschijf wordt verwijderd. Daar wordt nog verder onderzoek naar gedaan.
Met medewerking van prof. dr. Wilco Peul, hoogleraar, neurochirurg en afdelingshoofd in het Leids Universitair Medisch Centrum (LUMC) en het Medisch Centrum Haaglanden. Peul is gespecialiseerd in wervelkolomchirurgie en hoofdonderzoeker van de Leiden-The Hague Spine-Intervention-Prognostic-Study (SIPS) Group.
- Plus Magazine