Gevaarlijke vorm van huidkanker
Een melanoom is een vorm van huidkanker die levensbedreigend kan zijn als deze niet op tijd wordt behandeld. Letterlijk betekent melanoom 'zwart gezwel'. Het gaat hierbij om pigmentcellen die kankercellen zijn geworden. Vaak beginnen ze als moedervlekken, maar soms ook in de gave huid. Melanomen groeien in de breedte en/of de diepte en kunnen ook uitzaaien naar je lymfeklieren en organen.
Wat is een melanoom?
Een melanoom is een vorm van huidkanker, waarbij pigmentcellen kwaadaardig worden en zich verspreiden. Vaak is er bij een melanoom sprake van een donkere verkleuring van je huid. In veel gevallen begint een melanoom als een onschuldige moedervlek, die begint te veranderen. Hoe eerder je dit opmerkt, hoe beter. Als je te lang wacht met hulp zoeken, kan een melanoom namelijk uitzaaien naar je lymfeklieren of organen.
Er zijn verschillende soorten melanomen. Allemaal beginnen ze als een melanoma in situ. Eigenlijk is dit nog een voorstadium van een daadwerkelijke melanoom. Hierbij is er wel sprake van kwaadaardige pigmentcellen, maar deze zijn nog oppervlakkig: ze zijn nog niet in de diepere lagen van de huid gegroeid.
De meest voorkomende vorm van een melanoom is het superficieel spreidend melanoom. Zo'n 75 procent van de mensen met een melanoom hebben te maken met dit type. Deze verspreidt zich langzaam maar zeker over het oppervlak van de huid en gaat daarna pas de diepte in. Het kan maanden of zelfs jaren duren voordat hiervan sprake is. Daarom wordt dit type melanoom vaak tijdig opgemerkt en behandeld.
Een nodulair melanoom komt in 15 procent van de gevallen voor. Deze vorm kan al binnen enkele maanden naar de diepere huidlagen verspreiden. Meestal is de prognose bij dit type melanoom daardoor minder goed.
Dan zijn er nog enkele zeldzame vormen van melanomen die elk in minder dan 5 procent van de gevallen voorkomen. Het gaat hierbij onder andere om het ascrolentigineus melanoom, dat zich altijd op de handpalmen, voetzolen of onder de nagel bevindt. Een andere zeldzame vorm van een melanoom is een lentigo maligna melanoom, dat vooral voorkomt op delen die veel in de zon komen, zoals het gezicht en de handen. Een bijzondere vorm van een melanoom is een amelanotisch melanoom. Dit onderscheidt zich door zijn lichte kleur: vaak is het huidkleurig, roze of rood in plaats van zwart, bruin of grijs. Daardoor wordt dit type regelmatig niet als melanoom herkend. Het kan voorkomen dat een melanoom helemaal niet op de huid zichtbaar is, maar meteen in een lymfeklier of orgaan ontstaat.
Een melanoom is niet de meest voorkomende vorm van huidkanker, maar er is wel sprake van een toename in het aantal patiënten met een melanoom. Volgens www.huidarts.com komen er jaarlijks vijfduizend tot zesduizend nieuwe gevallen bij en overlijden er ieder jaar zo'n achthonderd mensen aan de gevolgen van een melanoom.
Oorzaken van een melanoom
De oorzaak van een melanoom is een verandering van reguliere pigmentcellen in kankercellen. Een belangrijke oorzaak hiervan is overmatige blootstelling aan de uv-straling van de zon of zonnebanken.
Symptomen melanoom
Voor het herkennen van een melanoom bestaat een handig ezelsbruggetje. Twijfel je of een bepaalde moedervlek of een andere vreemde plek op je huid een melanoom is? Controleer hem dan op basis van het volgende abcde'tje:
A-symmetrie: je moedervlek is niet symmetrisch qua vorm of kleur. De ene helft verschilt dus duidelijk van de andere.
Border: de randen van je moedervlek zijn vaag of grillig gevormd in plaats van duidelijk afgetekend en rond of ovaal van vorm.
Colour: je moedervlek verandert van kleur of heeft meerdere kleuren, zoals zwart, bruin, wit, grijs, blauw of rood.
Diameter: je moedervlek wordt steeds groter. Vooral bij een diameter groter dan 6 millimeter is het verstandig om je plek door een arts te laten checken.
Evolutie: je moedervlek verandert snel, binnen het tijdsbestek van enkele maanden.
Ook als je last hebt van jeuk, een prikkend gevoel of pijn op en rond de moedervlek is het belangrijk dat je deze laat nakijken door een arts. Ook wondjes en korstjes zijn verdacht. Met het blote oog is het vaak moeilijk te zien of het gaat om een melanoom, maar een (huis)arts heeft hiervoor de juiste instrumenten en ervaring. Veranderingen aan je moedervlek hoeven niet altijd het gevolg te zijn van een melanoom, maar omdat tijdige herkenning en behandeling zo belangrijk zijn, kun je maar beter het zekere voor het onzekere nemen.
Hou er rekening mee dat een melanoom niet altijd uit een al lang bestaande moedervlek hoeft voort te komen. Deze kan ook in de gave huid ontstaan en dus ook juist een lichte kleur hebben. Bij vrouwen komen melanomen gemiddeld vaker voor op de benen, bij mannen op het bovenlijf. Maar je kunt ze zelfs aantreffen op je hoofdhuid en in (de buurt van) slijmvliezen: je mond, keel, neus, geslachtsdelen en anus.
Hoe wordt de diagnose melanoom gesteld?
Bij een bezoek aan de huisarts zal deze eerst het huidplekje goed bekijken. Soms zal de huisarts het plekje verwijderen en het weefsel opsturen om het te laten onderzoeken. Vermoedt de huisarts meteen dat het een melanoom is, dan word je doorverwezen naar een huidarts (dermatoloog) of een chirurg.
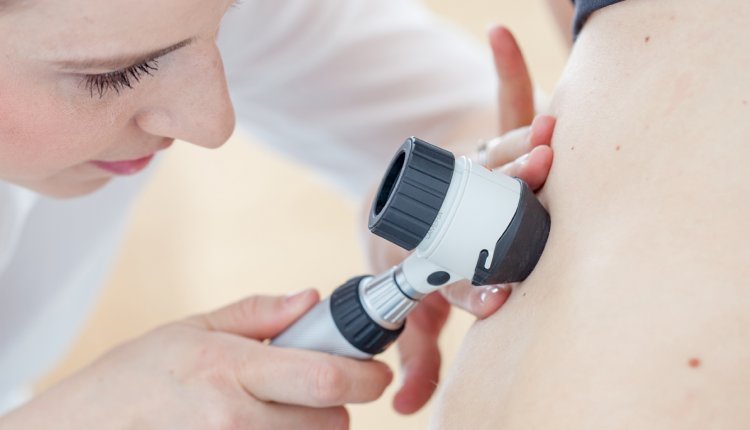
Een dermatoloog of chirurg kan de plek nader onderzoeken met behulp van een dermatoscopie. Hierbij wordt de plek bekeken met een speciale kijker, een soort verlicht vergrootglas dat meer details van je huid in beeld brengt. Vermoedt de dermatoloog of chirurg dat het om een melanoom gaat, dan verwijdert hij of zij deze onder plaatselijke verdoving. Dit heet een excisie biopsie.
Een patholoog zal het weggenomen weefsel onder de microscoop onderzoeken om vast te stellen of het om een melanoom gaat. Op basis van de zogenaamde Breslow-dikte kan de patholoog ook aangeven in welk stadium het melanoom zich bevindt. Is het nog dun en oppervlakkig, dan is verwijdering vaak al voldoende.
Is het melanoom dikker en verder gevorderd, dan zijn verdere onderzoeken nodig om te kijken of er sprake is van uitzaaiingen. Dit kan eventueel door middel van een schildwachtklieronderzoek. Deze methode is nog niet in ieder ziekenhuis gangbaar. Hierbij wordt gebruik gemaakt van radioactieve stof en blauwe kleurstof om te kijken of de dichtstbijzijnde klier is aangetast.
Tijdens een lichamelijk onderzoek is soms al voelbaar dat lymfeklieren vergroot zijn. Dan kan door middel van een echografie of een punctie ook vastgesteld worden of er uitzaaiingen zijn. Bij melanomen die vergevorderd zijn, kan de arts ook door middel van een CT-scan of een PET-CT-scan nagaan of er sprake is van uitzaaiingen elders in je lichaam.
Risicofactoren/-groepen
De volgende risicofactoren kunnen de kans op een melanoom vergroten:
- Overmatige blootstelling aan uv-straling, zowel van de zon als door zonnebanken. Vooral als je op jonge leeftijd regelmatig bent verbrand, loop je meer risico.
- Een licht huidtype. Heb je een lichte huid, eventueel met sproeten? Dan is je huid gevoeliger voor uv-licht en verbrand je sneller.
- Erfelijke aanleg. Als meerdere familieleden al een melanoom hebben (gehad), is de kans dat jij er ook een krijgt iets groter.
- Meer dan vijftig moedervlekken, of minstens drie onrustige moedervlekken. Ook dan heb je een iets hoger risico op een melanoom. Ook als je geboren bent met een grote moedervlek op je huid is je kans om een melanoom te krijgen iets groter.
Recentelijk is uit onderzoek gebleken dat er behalve de bovenstaande nog andere factoren zijn die de kans op een melanoom kunnen vergroten, waaronder roken, ongezonde eet- en leefgewoonten, overgewicht, chronische ontstekingen, luchtverontreiniging en blootgesteld zijn aan giftige chemicaliën.
Een melanoom komt het meeste voor bij mensen tussen de dertig en zestig jaar oud, maar in principe kan iedereen er op iedere leeftijd mee te maken krijgen. Alleen voor de puberteit komt het niet vaak voor. Melanomen komen vaker voor bij vrouwen dan bij mannen.
Behandeling van een melanoom
Een melanoom kan op verschillende manieren worden behandeld. Welke behandelmethode wordt gekozen, hangt af van het stadium waarin het melanoom zich bevindt, de locatie ervan op je lichaam, het type melanoom, de grootte en je gezondheidstoestand. Soms worden verschillende methoden gecombineerd.
De meest gangbare is een operatie: hierbij wordt het melanoom met wat omliggend weefsel verwijderd. Zijn er uitzaaiingen in lymfeklieren of organen, dan worden deze ook zoveel mogelijk operatief verwijderd. Als uitzaaiingen niet operatief verwijderd kunnen worden, kan gekozen worden voor isolatieperfusie of een andere vorm van chemotherapie. Ook wordt soms gekozen voor radiotherapie of immunotherapie.
Is er sprake van veel uitzaaiingen naar andere organen, dan is behandeling niet altijd meer mogelijk. Dan wordt vaak gekozen voor palliatieve behandeling. Het doel hiervan is verdere verspreiding van de kankercellen te voorkomen en je klachten zoveel mogelijk te verminderen.
Prognose
Een melanoom overleven is goed mogelijk. Hoe groot de kans hierop is, hangt af van het stadium waarin het melanoom zich bevindt. De zogenaamde overlevingskansen worden vaak uitgedrukt in het percentage patiënten die drie of vijf jaar na de diagnose nog in leven zijn. Van de patiënten bij wie het melanoom nog oppervlakkig en niet is uitgezaaid, is dat meer dan 90 procent. Zijn er uitzaaiingen naar de lymfeklieren, dan wordt dit percentage lager. Patiënten met een melanoom in het meest gevorderde stadium, waarbij er uitzaaiingen zijn naar de inwendige organen, hebben de laagste overlevingskans. Zo'n 20 procent is na drie jaar nog in leven.
Ook al lijkt de behandeling van je melanoom in eerste instantie succesvol te zijn geweest, moet je toch altijd alert blijven. Er kunnen namelijk opnieuw melanomen ontstaan. Het is ook mogelijk dat uitzaaiingen pas later optreden. Je blijft daarom altijd minimaal 5 jaar onder controle bij de dermatoloog.
- Huidarts.com