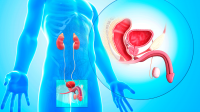
Levensbedreigend of een chronische ziekte?

Jaarlijks krijgen ruim 13.000 mannen de diagnose prostaatkanker. Het is daarmee de meest voorkomende kankersoort bij mannen in Nederland. Ieder jaar sterven er 2800 mannen aan de gevolgen van de ziekte. Prostaatkanker is vooral een ziekte van oudere mannen, maar kan ook op jongere leeftijd (vanaf ongeveer 40 tot 45 jaar) voorkomen.
Vooral bij zeer oude mannen (75 jaar en ouder) komt prostaatkanker vaak voor. Meestal wordt prostaatkanker bij hen nooit ontdekt. Prostaatkanker groeit vaak langzaam. Daardoor krijgen de meeste oude mannen geen last van prostaatkanker en zijn ze al overleden aan andere doodsoorzaken, voordat zij symptomen ontwikkelen. Soms wordt prostaatkanker bij toeval gevonden, bijvoorbeeld tijdens een medische keuring.
Bij jongere mannen heeft de langzame groei van prostaatkanker tot gevolg dat de ziekte vaak pas ontdekt wordt in een vergevorderd stadium, soms al met uitzaaiingen naar andere plaatsen in het lichaam. Het is overigens niet zo dat elke tumor na verloop van tijd uitgroeit en uitzaait. In 30 procent van de gevallen stopt de tumor uit zichzelf met groeien en blijft de rest van het leven slapend, oftewel, in het lichaam aanwezig zonder klachten te veroorzaken.
Wat is prostaatkanker?
Prostaatkanker is kanker van de prostaat. Een ander woord voor prostaatkanker is prostaatcarcinoom. Prostaatkanker ontwikkelt zich in de cellen van de klierbuisjes van de prostaat. Hierdoor verandert het prostaatweefsel. Een arts kan deze verandering soms voelen als een vergroting of een verharding van de prostaat.
Hoe ontstaat prostaatkanker?
Bij de meeste mannen wordt de prostaat na hun 30e langzaam groter. Waarschijnlijk komt dit door de langdurige werking van het mannelijke geslachtshormoon testosteron op het prostaatweefsel. Soms leidt dit tot afwijkingen van de prostaat.
Een abnormale prostaatvergroting - hyperplasie genaamd - is een voorbeeld van een goedaardige afwijking. Het bindweefsel, spierweefsel en de klierbuisjes nemen hierbij toe. Bij prostaatkanker is er sprake van een kwaadaardige afwijking. Soms komen een prostaatvergroting en prostaatkanker samen voor, maar een prostaatvergroting leidt niet automatisch tot prostaatkanker.
Symptomen van prostaatkanker
Een prostaattumor groeit meestal langzaam en geeft daardoor in het begin vaak geen klachten. Soms wordt prostaatkanker zelf pas opgemerkt als er door uitzaaiingen op andere plekken in het lichaam klachten ontstaan. Uitzaaiingen in de wervels kunnen bijvoorbeeld rugklachten geven.
- vaker moeten plassen (zowel overdag als 's nachts)
- moeite met plassen
- pijn en een branderig gevoel bij het plassen
- nadruppelen enof een zwakke straal
- troebele of bloederige urine
Risicofactoren
Over de oorzaken van prostaatkanker is nog weinig bekend. Wetenschappers verdiepen zich in de rol van mannelijke hormonen en leefstijlfactoren zoals voeding en overgewicht. Er is sterk bewijs dat overgewicht en obesitas het risico op gevorderde prostaatkanker vergroten. Voor definitieve uitspraken over andere risicofactoren is meer onderzoek nodig. Ongeveer 5 tot 10 procent van alle mannen met prostaatkanker heeft de ziekte gekregen door erfelijke aanleg.
De diagnose
Als de arts na een rectaal toucher en bloedonderzoek (PSA-waarde) vermoedt dat er een tumor in de prostaat zit, volgt vaak een echografie via de anus. Als de arts iets afwijkends ziet, wordt een biopt genomen. Wanneer de patholoog een tumor vindt, bepaalt hij het stadium en de kwaadaardigheid van de tumor. Deze zijn belangrijk voor het inschatten van de vooruitzichten en het bepalen van de behandelwijze. Ook worden vaak lymfeklierverwijdering en MRI-, CT- of botscans uitgevoerd om de uitgebreidheid van de tumor en mogelijke uitzaaiingen op te sporen.
Behandelmogelijkheden
Ongeveer 70 procent van de mannen bij wie prostaatkanker wordt vastgesteld, komt in aanmerking voor een behandeling die in opzet genezend is. Dit is alleen mogelijk als de ziekte beperkt is gebleven tot de prostaat en er dus geen uitzaaiingen zijn gevonden. Mogelijke behandelingen zijn:
- Radicale prostatectomie: Hierbij wordt de prostaat met tumor verwijderd. Alleen mogelijk als er geen sprake is van uitzaaiingen. De operatie kan erectiestoornissen, incontinentie en 'droge' orgasmen (waarbij geen zaadlozingen plaatsvinden) tot gevolg hebben.
- Uitwendige bestraling: De tumor wordt door een machine door de huid heen bestraald. Doordat ook gezonde cellen worden beschadigd kunnen vermoeidheid, verkleuring van de huid en irritatie van darmen en blaas optreden. Littekenweefsel in en rond de prostaat kan verminderde productie van zaadvocht, erectiestoornissen en problemen met de ontlasting veroorzaken.
- Inwendige bestraling: Radioactief materiaal wordt in de prostaat geplaatst, waardoor deze van binnenuit wordt bestraald. Hierbij wordt minder gezond weefsel beschadigd dan bij uitwendige bestraling. Er kunnen erectiestoornissen en plasklachten optreden. Vijf procent van de patiënten heeft in het eerste jaar na de bestraling een blaaskatheter nodig om te kunnen plassen.
Sommige patiënten kunnen in aanmerking komen voor een HIFU-behandeling. Dit is echter geen standaardbehandeling. Daarom vergoeden de meeste zorgverzekeraars deze behandeling niet. Bij HIFU (High Intensity Focused Ultrasound) verhit een arts de tumor via de endeldarm met hoog energetische ultrasone geluidsgolven. Door de hitte gaan de kankercellen dood.
Daarnaast wordt soms gebruik gemaakt van hormonale therapie als aanvullende behandeling. Via injecties of tabletten worden speciale stoffen toegediend die de werking van testosteron (wat de tumorgroei stimuleert) tenietdoen of de werking van de zaadballen stillegt, zodat geen testosteron meer geproduceerd wordt. Klachten die kunnen optreden zijn minder zin om te vrijen, opvliegers, erectiestoornissen, verandering van de lichaamsbeharing en vetverdeling in het lichaam.
Bij een deel van de patiënten wordt geen behandeling toegepast, behalve het regelmatig controleren van de tumor. Dit zijn vaak oudere patiënten met een langzaam groeiende tumor zonder klachten en gezonde mannen met lage PSA-waarden (Prostaat Specifiek Antigeen) waar weinig kankercellen in de biopten zijn gevonden.
Als genezing niet mogelijk is
Als de ziekte niet (meer) curatief kan worden behandeld, kiest de arts voor palliatieve behandelingen. Deze zijn gericht op het remmen van de ziekte of het verminderen van de symptomen. Hormonale therapie en chemotherapie worden vaak toegepast. Daarnaast maken artsen gebruik van ondersteunende behandeling zoals transurethrale resectie van de prostaat (TURP). Om plasklachten te verhelpen, wordt het deel van de prostaat die de plasbuis dichtdrukt weggehaald. Andere mogelijkheden zijn behandeling bij pijn in de botten, behandeling bij dreigende botbreuken en prednison bij gebrekkige eetlust en vermoeidheid.
Leven na behandeling
Gelukkig is prostaatkanker in de meeste gevallen goed te behandelen, vooral als de ziekte in een vroeg stadium wordt ontdekt. Vijf jaar na behandeling is bijna 90 procent van de patiënten nog in leven. Dit percentage is hoger als de ziekte ontdekt is voor de kanker uitgezaaid is. Verder kan de ziekte vaak voor langere perioden (maanden tot jaren) tot stilstand worden gebracht.
Nazorg na de behandeling is erg belangrijk. De arts zal via röntgenfotos, scans en bloedonderzoeken regelmatig willen controleren of de kanker niet teruggekomen of erger geworden is. Sommige behandelingen van prostaatkanker kunnen langdurige bijwerkingen geven. De meesten zullen na verloop van tijd echter verdwijnen. Opvallend is dat veel patiënten tijdens en na de behandeling gewoon door kunnen gaan met werken.
Dit artikel is goedgekeurd door het Wereld Kanker Onderzoek Fonds. Het Wereld Kanker is al meer dan 25 jaar de autoriteit in Nederland op het gebied van voeding, lichaamsbeweging, lichaamsgewicht en kanker. Er zijn geen garanties tegen kanker, maar door gezond te eten en te leven kunnen we de kans op kanker wel verkleinen.
- KWF Kankerbestrijding
- Wereld Kanker Onderzoek Fonds
- Blue Ribbon
- UROlog